Внутривенные инъекции и вливания
[toc wrapping=»right»]
При венепункции стерилизация инструментов, дезинфекция кожи больного и рук медицинской сестры приобретают особенно важное значение.
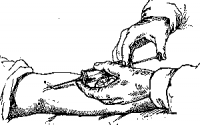
Рис. 48. Внутривенная инъекция.
Для кровопускания и переливания крови пользуются специальной иглой Дюфо (рис. 47), имеющей диаметр 1,5 мм. Для взятия 3—5 мл крови на анализ и введения лекарств можно пользоваться иглами меньшего диаметра, но во всех случаях срез иглы должен быть под углом 45°, чтобы максимально уменьшить возможность ранения или прокола противоположной стенки вены. Шероховатости на внутренней поверхности иглы могут служить причиной свертывания в ней крови.
Венепункцию удобнее всего производить на поверхностных локтевых венах, для внутривенных инъекций в случае необходимости используют и более мелкие вены в области предплечья и кисти.
Во время венепункции больной сидит или лежит. Рука его должна иметь твердую опору и лежать на столе или кушетке в положении максимального разгибания в локтевом суставе, для чего под локоть ему подкладывают клеенчатую подушку, а при кровопускании и клеенку (рис. 48).

Очень большое значение для успеха венепункции имеет подготовка вены. Легче всего проколоть хорошо наполненную кровью вену. Для этого на плечо выше локтевого сгиба (на 5 см) накладывают жгут (резиновая трубка) и этим преграждают отток крови из вены.
Жгут должен сдавливать вены, но ни в коем случае не должен нарушать приток крови по артериям. В том, что этого не произошло, можно убедиться, прощупывая пульс на лучевой артерии. Если пульс слаб или совсем не прощупывается, нужно слегка распустить жгут; если вены не набухают и кожа руки ниже жгута не приобретает сине-багрового цвета венозного застоя, нужно затянуть жгут потуже. Для большего наполнения вен больному предлагают несколько раз сжать и разжать кулак или перед наложением жгута опустить руку вниз. Жгут можно наложить за несколько минут до венепункции.
Перед венепункцией медицинская сестра тщательно готовит свои руки. Кожу локтевого сгиба больного дезинфицирует спиртом, плечо и предплечье закрывает стерильной салфеткой с окном для локтевого сгиба. Во время дезинфекции концами пальцев левой руки можно исследовать вены локтевого сгиба и выбрать наименее смещающуюся под кожей вену, затем пальцами натянуть кожу локтевого сгиба, несколько, смещая ее книзу, чтобы по возможности фиксировать вену.
Прокол вены можно производить в два этапа или одномоментно. Начинающим лучше пользоваться двухмоментным способом. Держа иглу правой рукой срезом вверх параллельно намеченной вене и под острым углом к коже, прокалывают кожу — игла ляжет рядом с веной и параллельно ей; затем сбоку прокалывают вену; при этом создается ощущение попадания в пустоту. Если игла находится в вене, пойдет кровь, если же крови нет, то, не извлекая иглу из кожи, следует повторить прокол вены. Как только из канюли иглы появится кровь, нужно продвинуть иглу в вену на несколько миллиметров и правой рукой зафиксировать ее в таком положении, чтобы удержать вену на месте, так как в результате случайного смещения вены, после прокола игла может выйти из нее.
Одномоментный способ венепункции требует большого навыка. При этом кожу прокалывают над веной и одновременно с нею. Острый угол между иглой и кожей в начале прокола (рис. 49, I), .в процессе его уменьшается (рис. 49, II) и продвижение иглы в вену после попадания совершается при положении иглы почти параллельно коже (рис. 49,III).
Рис. 49. Направление иглы при венепункции (объяснение в тексте).
Если венепункция сделана в целях кровопускания, то к игле присоединяют резиновую трубку, надетую одним концом на оливообразную канюлю, другой конец трубки опускают в градуированный сосуд. Для взятия крови на анализ под струю подставляют пробирку.
После окончания крово извлечения сначала снимают жгут, а затем быстрым движением извлекают иглу, после чего место прокола смазывают йодной настойкой и прижимают к нему Стерильный тампон. В заключение больного просят согнуть руку в локтевом суставе и подержать ее в таком положении 1—2 минуты. Если венепункция производилась иглой Дюфо, лучше наложить давящую сухую стерильную повязку.
Внутривенные инъекции
Внутривенно вводят лекарства для оказания экстренной, помощи при состояниях, угрожающих жизни (остановка дыхания, острое ослабление сердца, отравление, кровотечение), а также если сильно раздражающие лекарственные вещества не могут быть введены ни подкожно, ни внутримышечно.
Ввиду того что лекарство вводят в кровь, любая ошибка (нарушение асептики, введение воздуха, передозировка, введение одного лекарства вместо другого) может оказаться непоправимой, и поэтому внутривенные инъекции делают врачи и фельдшера.
Медицинская сестра должна приготовить стерильный поднос и положить на него стерильный шприц с двумя иглами, ватные тампоны, пропитанные спиртом, взять лекарство, подушку, жгут. Сестра помогает врачу набрать лекарство, укладывает руку больного и накладывает жгут; все остальное делает врач.
Перед пункцией вены врач еще раз проверяет, нет ли в шприце пузырьков воздуха: устанавливает шприп строго вертикально иглой вверх и пропускает через иглу воздух и небольшую часть вводимого раствора. Если в шприце оказалось много мелких пузырьков воздуха, нужно немного оттянуть поршень и несколько раз слегка встряхнуть цилиндр шприца, когда мелкие пузырьки воздуха сольются с большим, избавиться от него движением поршня. При введении веществ, сильно раздражающих подкожно жировую клетчатку, нужно раствор набрать одной иглой, а в вену ввести другую стерильную иглу и, как только из муфты покажется кровь, соединить ее со шприцем. Перед введением раствора сестра осторожно снимает жгут. Во время снятия жгута игла может выйти из вены, поэтому следует еще раз проверить, слегка оттягивая поршень, поступает, ли кровь в шприц, и только после этого начинать введение раствора. Введение производят медленно, в течение 1—2 минут. Чтобы даже минимальное количество раздражающего лекарства не по-, пало под кожу во время извлечения иглы, следует, оттянув поршень, всосать остатки лекарства из иглы в шприц.
Двигать поршень, вводя лекарство, можно I пальцем левой руки, но можно переложить шприц в левую руку, а правой зажать ободок цилиндра между II и III пальцем и I пальцем нажимать на рукоятку поршня (см. рис. 48). Перекладывать шприц из одной руки в другую нужно очень осторожно, так как в этот момент игла может выйти из вены, что обнаружится, как только начнется введение лекарства: в месте введения появится нарастающая на глазах припухлость и больной пожалуется на жжение. В таком случае нужно, не извлекая иглы, попытаться отсосать введенный мимо вены раствор шприцем, затем отсоединить шприц с лекарством, быстро наполнить другой шприц изотоническим раствором хлористого натрия, соединить его с иглой и ввести несколько миллилитров раствора, чтобы понизить концентрацию введенного вещества и предотвратить могущее возникнуть омертвение тканей. Введение лекарства повторяют в вену другой руки, вновь набрав его в чистый и стерильный шприц.
Содержание страницы
Внутривенные вливания
Показания: 1) обезвоживание организма; 2) интоксикации, в том числе и коматозные (Греч, kоmа — сон, дремота.) состояния при заболеваниях печени, почек, сахарном диабете и т. д.; 3) коллапс и шок; 4) кишечная непроходимость; 5) обширные ожоги.
Вводят обычно изотонические или гипертонические растворы, так как гипотонические растворы разрушают эритроциты (гемолиз). Чрезвычайно важную роль играет стерильность растворов: их готовят на дважды дистиллированной воде и трижды стерилизуют, причем не более чем за 1—2 суток до вливания. Растворы вводят подогретыми до 40°.
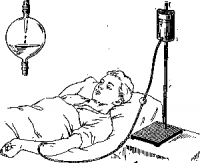
Для вливания используют стеклянную кружку Эсмарха с резиновой трубкой и иглой (рис. 50). Внутривенно жидкость нужно вводить под меньшим давлением, чем подкожно, и поэтому сосуд подвешивают на штативе на высоте 0,5—1 м над больным. Вливать растворы в вену можно с различной скоростью: струйно — 10 мл и более в минуту и капельно — 1—5. мл в минуту, что соответствует в среднем 60 каплям в минуту. Капельное вливание считается лучшим и поэтому широко применяется. Капельницу (см. рис. 50) вставляют между двумя резиновыми трубками, она должна находиться ниже кружки Эсмарха. На резиновую трубку, непосредственно над капельницей, надевают винтовой зажим, а перед канюлей — обычный кровоостанавливающий зажим. Перед вливанием нужно заполнить систему трубок вливаемой жидкостью, вытеснив из них воздух. Вначале при помощи зажима частично освобождают просвет трубки над капельницей так, чтобы жидкость шла медленными каплями. Свободный конец трубки с канюлей, также освобожденный от зажима, держат чуть выше уровня капельницы. Когда капельница заполнится жидкостью до половины, опускают канюлю немного ниже капельницы, жидкость быстро заполняет трубку и начинает вытекать из канюли. Быстро накладывают зажим на трубку перед канюлей, а затем завинчивают его перед капельницей. Конец трубки с канюлей и зажимом помещают на кружку Эсмарха так, чтобы канюля ни к чему не прикасалась и стерильность ее не нарушалась. Кружку Эсмарха покрывают стерильной салфеткой. Некоторые растворы для внутривенного вливания заготавливаются в специальных флаконах, из которых можно их вливать, присоединяя систему трубок. Флакон герметически закрыт резиновой пробкой и сверху металлическим колпачком. Обтерев спиртом металлический колпачок, стерильным пинцетом снимают металлический кружочек и вводят в резиновую пробку две специальные толстые стерильные иглы — одну длинную (с мандреном), другую короткую. На муфту короткой иглы надевают резиновую трубочку системы, переворачивают флакон вверх дном и подвешивают на штатив. Конец длинной иглы окажется у дна флакона выше уровня жидкости, через нее будет поступать воздух во флакон. Из длинной иглы нужно извлечь мандрен и в отверстие ее муфты рыхло ввести маленький кусочек стерильной ваты для фильтрования входящего во флакон воздуха. Заполнение системы жидкостью производят как описано выше.
Когда система готова, пунктируют вену и соединяют иглу с канюлей. Чтобы не терять кровь, конец трубки с канюлей перед пункцией вены держат рядом. Затем -снимают зажим перед канюлей и отвинчивают зажим перед капельницей, регулируя частоту капания раствора. Вливают 1—2 л жидкости.
Чтобы игла не вышла из вены в течение этой длительной процедуры, больной должен находиться в удобной позе и его рука должна быть удобно уложена. Можно руку положить на шину и нетуго прибинтовать, а наружную часть иглы прикрепить липким пластырем. Вливание делает врач, а медицинская сестра подготавливает все необходимое и помогает ему.
Тотчас же после вливания сестра разбирает систему и тщательно моет каждую часть в отдельности. Особое внимание нужно уделить резиновым трубкам: их следует вымыть несколько раз, пропуская через них струю воды и массируя их. После мытья систему кипятят, чтобы освободить от остатков лекарства, а затем стерилизуют в в автоклаве в разобранном виде. Перед употреблением собирают прибор в стерильных перчатках. Можно пользоваться прибором, стерилизованным в течение последних суток.
Венесекцию (вскрытие вены) производят в тех случаях, когда из-за плохо выраженных или спавшихся вен венепункция невыполнима.
Венесекцию делают как для кровоизвлечения, так и для вливания в вену лекарственных растворов, крови, крове замещающих жидкостей.
Осложнения при венепункциях, венесекциях, внутривенных инъекциях и вливаниях
1. Если в месте прокола вены произошло крупное кровоизлияние, то возникает болезненная припухлость, стенки вены в области такого кровоизлияния могут быть воспалены, а просвет ее закрыт тромбом (тромбофлебит).
2. Во время прокола вены иногда возникает спазм, из-за которого введение лекарств в данную вену становится временно невозможным.
3. При неудачной пункции вены часть вводимого лекарственного раствора может попасть в подкожно жировую клетчатку, окружающую вену. Если количество этого раствора невелико и его раздражающее действие на ткани мало выражено, то возникают боли различной длительности и интенсивности. Если же в клетчатку вокруг вены попало значительное количество сильно раздражающего вещества, например 10% раствора хлористого кальция, то может развиться омертвение тканей некроз.
4. Во время пункции может произойти повреждение нервных стволов (пункционной иглой или раздражающим раствором), и в зависимости от степени повреждения развиваются расстройства функции пострадавшего нерва, вплоть до паралича.
5. В зону действия раздражающего лекарства, не попавшего в вену при неудачной пункции, может попасть артерия, и тогда стенка ее подвергается некрозу, а в просвете образуется тромб и начинает развиваться нарушение кровообращения в области, снабжаемой данной артерией. Впоследствии развивается некроз всей этой области. Если же случайно, намереваясь сделать пункцию вены, попадают в расположенную рядом артерию и вводят в нее сильно раздражающий медикамент, то уже во время введения возникает боль, кожа в районе, снабжаемом данной артерией, бледнеет, на ней появляются точечные-кровоизлияния, затем развивается отек, посинение и похолодание соответствующей конечности, исчезает пульс ниже места ошибочного введения лекарства. Лечение в этом случае хирургическое.
6. Воздушная эмболия (закупорка кровеносного сосуда пузырьками воздуха) в результате нарушения техники внутривенных вливаний может привести к различным расстройствам в зависимости от количества воздуха, скорости его введения и того, куда он попал с током крови. Воздушная эмболия может быть причиной смерти.
Статья на тему Внутривенные инъекции

Добавить комментарий
Для отправки комментария вам необходимо авторизоваться.