Внутримышечные инъекции
Внутримышечно вводят те лекарства, которые при подкожном введении дают сильное раздражение (раствор акрихина, сульфат магнезии, лечебные сыворотки) или медленно всасываются (бийохинол, экмоновоциллин, бициллин).
Для внутримышечных инъекций берут иглу длиной 6—8 см с достаточно широким просветом. Боль при проколе кожи зависит не от толщины иглы, а от ее тупости и шероховатости поверхности.
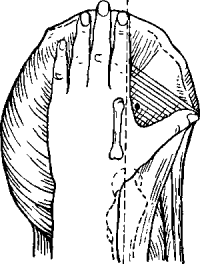
Внутримышечные инъекции чаще всего делают в область ягодиц. Если кожа здесь поражена (ожоги), используют среднюю треть передненаружной поверхности бедер, а при отеках нижней половины тела — подлопаточные мышцы. Очень важно ввести лекарство именно в мышцу, а не в под-кожно жировую клетчатку ягодичной области, для чего нужно правильно определить место введения. Рекомендуется делать инъекции в верхненаружный квадрант ягодицы, мысленно проведя вертикальную линию через седалищный бугор, а горизонтальную — через большой вертел бедренной кости. Область верхненаружного квадранта включает большую, среднюю и малую ягодичные мышцы. Чаще всего инъекцию делают в нижней части квадранта, стремясь попасть в большую ягодичную мышцу, и нередко попадают в подкожно жировую клетчатку, так как последняя в этом месте очень хорошо развита. Из этой области лекарство может распространяться в близрасположенную область седалищного нерва, вызывая повреждение последнего и ряд других осложнений. Многие авторы, специально занимавшиеся этим вопросом, рекомендуют использовать для введения среднюю и малую ягодичные мышцы, отыскивая наиболее подходящее место следующим образом (рис. 45). Больной стоит или лежит на боку с вытянутой ногой, ладонь руки с максимально отведенным большим пальцем прикладывают к бедру так, чтобы конец боль
Рис. 45. Определение места для внутримышечной инъекции по Р. Кош и И. Вотин.
того пальца достигал передненижней ости подвздошной кости, а основание его прикасалось к верхнему краю большого вертела (движение в тазобедренном суставе помогает выявить большой вертел); указательный палец должен лечь по линии вертела. Место укола соответствует головке II пястной кости. Иными словами, наилучшее место для внутримышечной инъекции находится на середине линии (параллельной продольной оси тела), соединяющей верхний край подвздошной кости и большой вертел. В радиусе 2-2,5 см вокруг этой точки тоже можно делать внутримышечные инъекции. Следует остерегаться делать инъекцию, приближаясь к вертелу, из опасения попасть в богатую сосудами околосуставную область; уклонившись от указанной точки к спине, можно попасть в подкожно жировую клетчатку надъягодичной области. Точку инъекции нужно отметить настойкой йода и ею же продезинфицировать кожу.
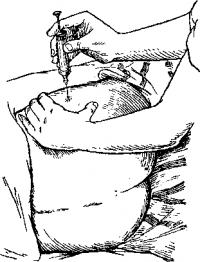
Держа шприц с иглой «перпендикулярно к коже над местом инъекции (II палец на поршне, V — на муфте), прокалывают кожу, подкожно жировую клетчатку и входят в мышцу. Во время прокола левой рукой придавливают кожу вокруг места прокола (рис. 46). Если игла вошла слишком глубоко и достигла кости, необходимо ее немного оттянуть. Предварительно, до введения лекарства, нужно немного оттянуть поршень, чтобы по отсутствию крови в шприце убедиться в том, что игла не попала в сосуд. Если вводимая жидкость темного цвета, непрозрачная (например, бийохинол) и кровь увидеть невозможно, иглу вводят без шприца и, убедившись в отсутствии крови в канюле, присоединяют шприц и медленно вводят лекарство. Если же в канюле появилась кровь, следует иглу извлечь и ввести ее в другое место.
Попадание некоторых медикаментов (раствор акрихина), даже в незначительных количествах, в подкожножировую клетчатку вызывает сильнейшее раздражение и часто образование гнойника (абсцесса). Такие медикаменты следует вводить двухмоментным способом: сначала ввести в мышцу сухую стерильную иглу, не соприкасавшуюся с лекарством (ту иглу, через которую было набрано лекарство, со шприца нужно снять), а затем присоединить к ней шприц с раствором и медленно ввести его.
В последнее время антибиотики и другие лекарства выпускаются в двойных флаконах (с резиновой пробкой, закрепленной металлическим колпачком): в одном флаконе заключен порошок, в другом — жидкость. При соединении жидкой и сухой частей лекарства, образуется взвесь, которая медленно всасывается и в течение длительного времени обеспечивает терапевтическую концентрацию препарата в крови. Применение таких препаратов (экмоновоциллин, бициллин, адренокортикотропный гормон гипофиза — АКТГ и др.) избавляет больного от необходимости частых инъекций и поэтому ими широко пользуются.
Для получения взвеси с обоих флаконов пинцетом снимают верхние кружочки металлических колпачков, резиновые пробки протирают спиртом и стерильным шприцем с толстой иглой, проколов пробку флакона с жидкостью, насасывают ее в шприц. Затем прокалывают пробку флакона с порошком (вводя иглу на небольшую глубину) и выпускают туда жидкость. Для получения
однородной взвеси можно несколько раз вводить шприцем взвесь во флакон и насасывать в шприц. При этом, набирая взвесь в шприц, рекомендуется держать флакон вверх дном.
Взвесь следует вводить в мышцу тотчас же, так как она способна густеть. Для введения в мышцу берут другую иглу, также с достаточно широким просветом.
Некоторыми особенностями отличается методика введения сывороток: противодифтерийной, противостолбнячной и др. Для предупреждения анафилактического шока и сывороточной болезни их вводят в три этапа. Прежде всего делают внутрикожную пробу на чувствительность: вводят 0,1 мл сыворотки внутрикожно в область внутренней поверхности предплечья и наблюдают час. Если проба отрицательная, т. е. повышенная чувствительность к данной сыворотке у больного не выявилась, то дальше пользуются общепринятой методикой Безредки: вводят 0,2 мл сыворотки подкожно и через час всю остальную дозу внутримышечно. Сыворотку инъецируют в подогретом виде. Ввиду вязкости сывороток их набирают в шприц без иглы; сейчас же после введения шприц и иглу моют с мылом, промывают эфиром и кипятят, чтобы освободить от остатков сыворотки.
Осложнения внутримышечных инъекций
1. Перелом иглы и оставление отломка в тканях происходят вследствие дефекта изготовления или изношенности иглы, затупленности конца иглы, недостаточной длины ее, из-за чего приходится вводить иглу всю и после перелома у муфты она оказывается погруженной в ткани на глубину 2—3 см, а также в результате внезапного сокращения мышц, если больного не предупредили об уколе. Отломок иглы необходимо срочно извлечь оперативным путем (после рентгенологического исследования), так как вследствие сокращения мышц он может переместиться и повредить органы и ткани, значительно удаленные от места неудачной инъекции.
2. Повреждение нервных стволов (седалищного нерва и других нервных ветвей) может быть механическое — инъекционной иглой при неправильном выборе места для инъекции, химическое — раздражающее действие лекарства, депо которого располагается вблизи нерва, сосудистое — из-за тромбоза и эмболии сосудов, питающих нерв. Повреждение нерва приводит к возникновению неврита, нарушению чувствительности и движений в конечностях (параличи и парезы).
3. Медикаментозная эмболия вследствие попадания конца иглы в просвет сосуда и введения в артерию или вену лекарственного вещества, особенно масляной взвеси. Чаще попадание иглы в сосуд случается тогда, когда делают инъекцию в места инфильтратов, образовавшихся при предыдущих инъекциях. При введении медикамента в артерию происходит закрытие просвета сосуда лекарственным веществом или образовавшимся тромбом или возникает длительный спазм пострадавшего сосуда. Во всех этих случаях в тканях, снабжаемых поврежденной артерией, развиваются дистрофические изменения вплоть до омертвения. Может развиться и общая эмболия с закупоркой сосудов легких, мозга, сердца и других органов, иногда со смертельным исходом.
4. Инфекция гнойная (абсцесс), газовая, столбняк, сывороточный гепатит возникают вследствие недостаточной стерилизации шприца и игл, недостаточного очищения поверхности ампулы перед вскрытием ее (ампулу в месте отлома нужно протирать спиртом, а наждачную пилку прокаливать на огне), недостаточно тщательной обработки рук и кожи больного (йод + спирт) перед инъекцией. Кипячение шприцев и игл в течение 30 минут не гарантирует гибели вирусов сывороточного гепатита; надежной является лишь стерилизация в автоклаве. Хранение шприцев и игл в спирте не предохраняет от возможности инфекции. Кровоподтеки, образующиеся от грубого повреждения тканей тупой иглой, способствуют развитию нагноения.
5. Асептический абсцесс образуется в результате нарушения техники внутримышечной инъекции, когда для впрыскивания пользуются короткой иглой или неправильно выбирают место для введения медикамента. В этом случае препарат, предназначенный для внутримышечного введения, попадает в подкожно жировую клетчатку и, являясь там инородным телом, вызывает даже спустя длительное время после инъекции воспаление.
Статья на тему Внутримышечные инъекции

Добавить комментарий
Для отправки комментария вам необходимо авторизоваться.